近日,济南市第一人民医院微创外科收治了一位77岁的特殊患者。这位曾经历胃大部切除、胆囊切除、胆总管取石等多次手术的老人,因胆总管结石再次面临手术挑战。更棘手的是,老人还伴有肝肾功能不全、丙型肝炎病毒携带等基础问题,手术麻醉风险陡增。面对这一高龄、复杂病例,济南市第一人民医院麻醉科凭借技术创新,展现了科室在高危手术麻醉领域的硬核实力。
高龄患者的麻醉“关卡”:多重风险下的精准挑战
翻开老人的病历,一连串的记录让麻醉方案制定充满挑战。77岁高龄本就意味着器官功能衰退,而既往8次腹部手术史(1969 年胃大部切除术、1989年化脓性胰腺炎手术、2014年胆囊切开取石术、2017 年胆囊切除术、2023 年胆总管取石术、2025年3月份和4月份分别做过一次胆总管取石术、2025年5月份行T管取出术)导致腹腔内解剖结构粘连、变异,增加了麻醉操作和术中管理的难度。更关键的是,此次术前检查提示“肝肾功能不全”,这意味着传统全麻中可能使用的镇静、镇痛药物代谢会受到影响,术后肝损伤风险也随之升高。“患者需要做的胆总管取石手术虽属微创,但腹部操作仍会引发剧烈疼痛,若采用单纯全麻,大量药物可能加重肝功能负担;若镇痛不足,术后疼痛又会诱发血压波动、心率加快,甚至增加心脑血管意外风险。”麻醉科主任在术前病例讨论中强调。如何在“有效镇痛”与“保护器官功能”之间找到平衡点,成为摆在麻醉科团队面前的核心难题。
技术创新破局:腹横筋膜阻滞的“精准镇痛”优势
面对复杂病情,麻醉科团队没有选择“经验主义”,而是启动了科室常态化的“高风险病例多学科会诊机制”。联合微创外科、消化内科、心内科等科室,对患者的肝储备功能、疼痛耐受阈值、手术创伤范围进行了全面评估,最终将目光锁定在“腹横筋膜阻滞联合浅全麻”的创新方案上。
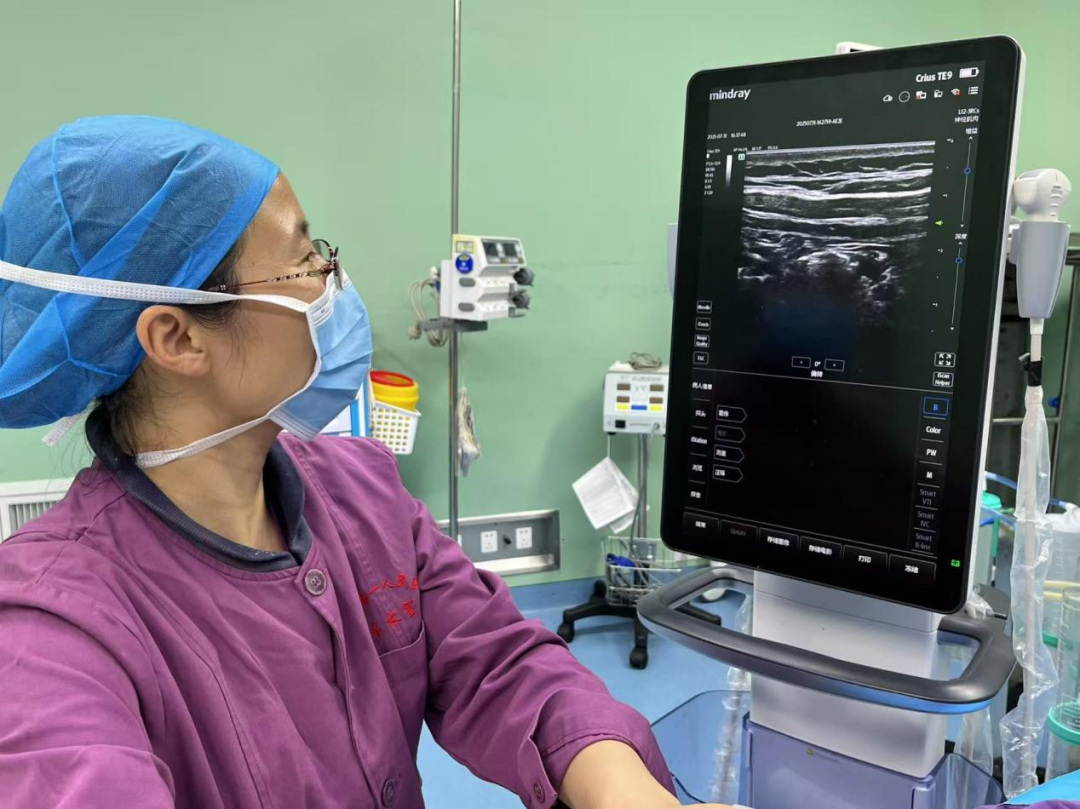
为确保技术落地精准,麻醉科柴永健主任和于芳莹主治医师提前3天就开始准备,反复研究患者术前 CT 影像,不断调试B超机,模拟穿刺路径,预判可能出现的粘连部位。
团队协作护航:从术前准备到术后随访的全周期守护
手术当日,在麻醉科柴永健主任的现场指导下,于芳莹主治医师左手持探头,右手持穿刺针精准抵达目标筋膜层,推注局麻药后,超声影像上立刻出现“药液扩散征”,提示阻滞成功。随后,团队采用“浅全麻”模式诱导,仅用常规剂量 1/3 的镇静药物就让患者进入麻醉状态,术中生命体征平稳。
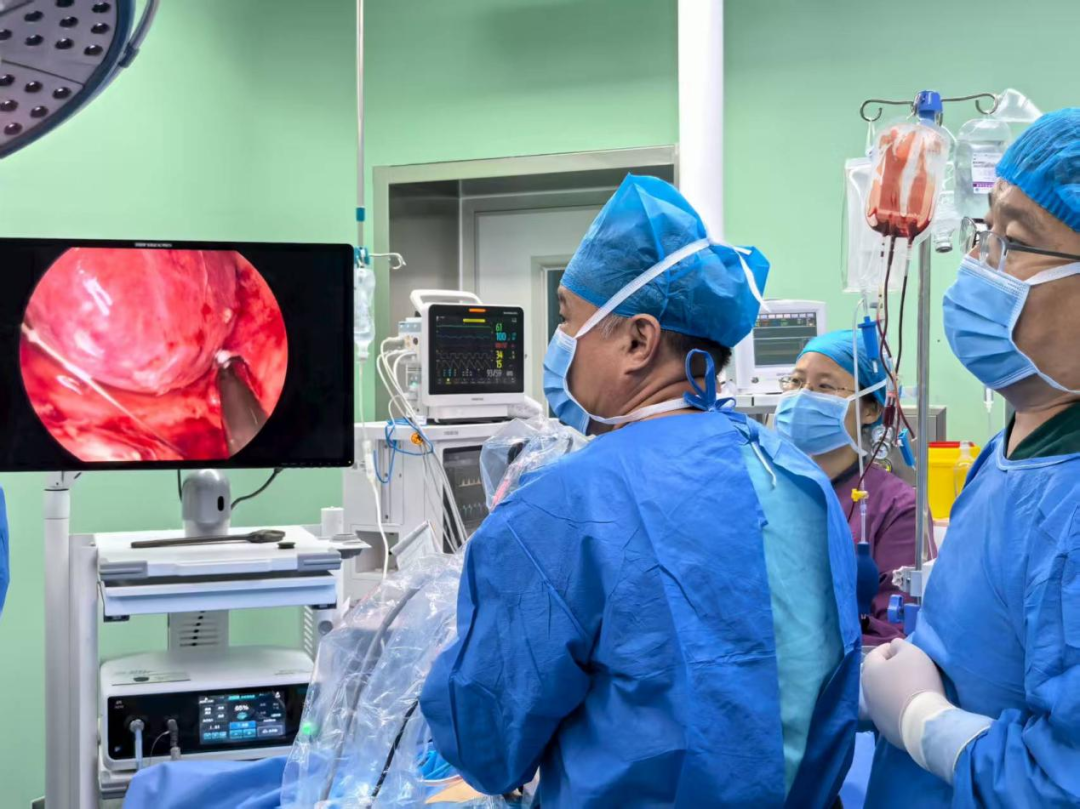
手术历时 6小时10分钟,当微创外科医生宣布“取石成功”时,麻醉科监测屏上的各项数据依然平稳。术后即刻,患者自主呼吸恢复良好,拔除喉罩后能清晰应答,无明显疼痛主诉——这得益于腹横筋膜阻滞带来的持续镇痛效果。
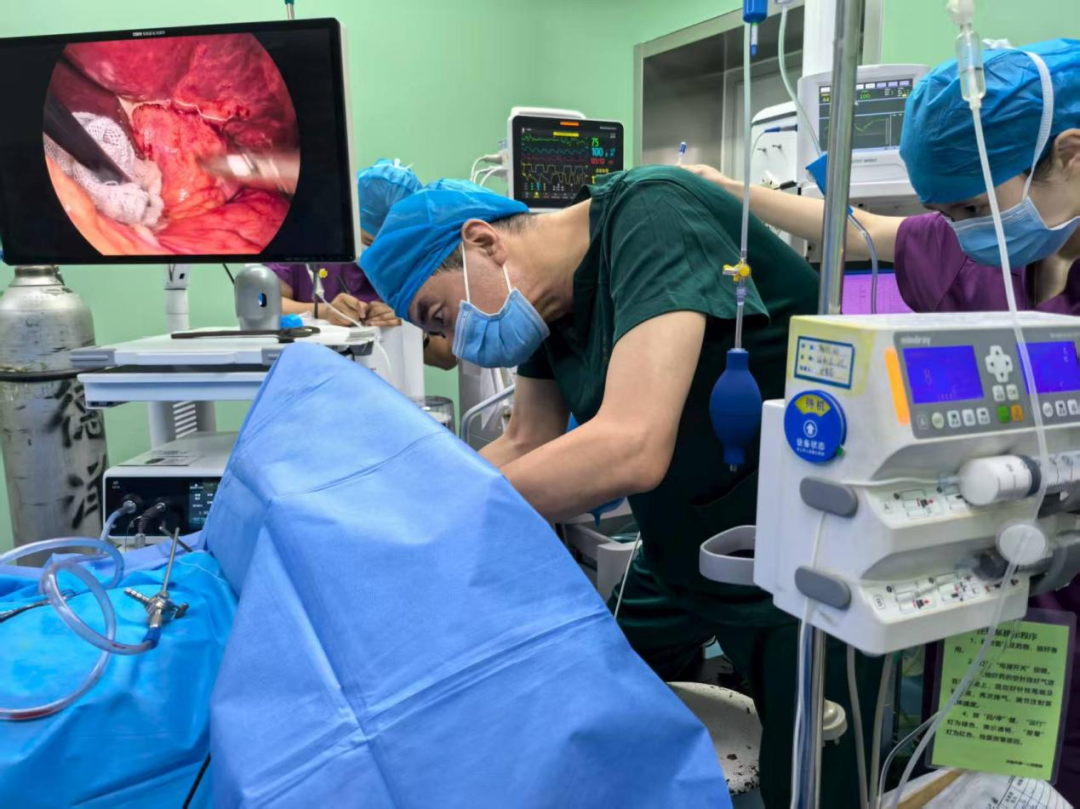
“从术前评估到术中管理,再到术后随访,整个过程像一场精密的‘交响乐’,每个环节都不能脱节。” 柴主任感慨道。事实上,这样的协作模式早已融入科室日常,每天清晨的 “麻醉方案晨会”,对当日所有手术患者进行风险分级;每周的 “技术复盘会”,通过病例分析、业务学习等形式学习复杂病例的操作细节;每月的“质控会”,柴主任点评疑难病例……正是这种“全员参与、全程把控”的机制,让创新技术得以安全落地。
厚积薄发:麻醉科的“硬核实力”养成记
作为医院外科手术的“隐形守护者”,济南市第一人民医院麻醉科近年来始终以“技术创新 团队建设”为双引擎,不断突破高龄、高危手术麻醉的壁垒。目前科室团队熟练掌握超声引导下各类神经阻滞、有创动脉监测、麻醉深度监测等核心技术,其中外周神经阻滞技术已覆盖腹横筋膜、髂筋膜、臂丛、股神经、椎旁神经阻滞等部位,年完成复杂阻滞病例超500例。
“麻醉不是‘打一针就完了’,而是从患者入院到术后康复的全周期管理。”正是这种理念,推动科室不断拓展服务边界:针对高龄患者推出“术前优化”,提前干预血压、血糖等指标;针对肝肾功能不全患者建立“药物代谢数据库”,实现个体化用药剂量计算;针对术后镇痛推出“多模式镇痛方案”,结合神经阻滞与非甾体药物,让患者既能“无痛康复”,又能“安全恢复”。
老年患者的顺利康复,彰显了济南市第一人民医院麻醉科“以患者为中心”的责任担当。从精准的技术操作到全流程的团队协作,从创新方案的反复打磨到术后的细致监测,麻醉科用专业与坚守证明:在守护生命的赛道上,每一次技术突破都源于对“安全”二字的极致追求。未来,科室将继续深耕麻醉技术创新,为更多高危患者撑起“安全伞”,让手术安全更有保障,让患者康复更有温度。
通讯员 于芳莹 刘雯
责任编辑:曹红芳